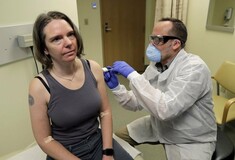
Καθώς η πανδημία του κορωνοϊού συνεχίζει να εξαπλώνεται τα μάτια της ανθρωπότητας έχουν στραφεί προς την παραγωγή ενός εμβολίου.
Σύμφωνα με όσα μεταδίδει ο Guardian περίπου 35 εταιρείες και ακαδημαϊκά ιδρύματα έχουν μπει στην «κούρσα» του εμβολίου, ενώ έχουν πραγματοποιηθεί δοκιμές σε ανθρώπους. Η πρωτοφανής αυτή ταχύτητα οφείλεται σε μεγάλο βαθμό στις προσπάθειες της Κίνας για προσδιορισμό της αλληλουχίας του γενετικού υλικού του Sars-CoV-2, του ιού που προκαλεί τον Covid-19. Η Κίνα μοιράστηκε την ανακάλυψη αυτή στις αρχές Ιανουαρίου, επιτρέποντας στις ερευνητικές ομάδες σε όλο τον κόσμο να αναπτύξουν τον ιό και να μελετήσουν το πώς εισβάλλει στα ανθρώπινα κύτταρα και το πώς οι άνθρωποι αρρωσταίνουν.
Ο Guardian προσδιορίζει έναν ακόμα λόγο γι αυτή την πρωτοφανή ταχύτητα. Παρόλο που κανείς δεν είχε προβλέψει ότι η επόμενη μολυσματική ασθένεια που θα απειλούσε τον πλανήτη θα μπορούσε να προκληθεί από κορωνοϊό, η γρίπη θεωρείται γενικά ότι αποτελεί τον μεγαλύτερο πανδημικό κίνδυνο, οι εμβολιολόγοι εργάζονταν ήδη πάνω σε «πρωτότυπα». Σύμφωνα με τον Richard Hatchett, διευθύνων σύμβουλο του Coalition for Epidemic Preparedness Innovations (Cepi), με έδρα το Όσλο, η ταχύτητα που έχει αναπτυχθεί οφείλεται σε μεγάλο βαθμό στην «επένδυση», που έγινε για την κατανόηση και την ανάπτυξη εμβολίων για άλλους κορωνοϊούς.
Οι κορωνοϊοί προκάλεσαν άλλωστε δύο πρόσφατες επιδημίες, ο λόγος για τις επιδημίες Sars και Mers. Το γενετικό υλικό του Sars-CoV-2 είναι κατά 80% έως 80% ίδιο με αυτό του ιού που προκάλεσε την επιδημία Sars, εξ ου και το όνομά του. Και οι δύο εμπεριέχουν RNA μέσα σε μια σφαιρική κάψουλα πρωτεΐνης που καλύπτεται από ακίδες. Οι ακίδες «προσαρμόζονται» στους υποδοχείς στην επιφάνεια των κυττάρων του ανθρώπινου πνεύμονα και με αυτόν τον τρόπο ο ιός εισέρχεται στον οργανισμό. Μόλις φτάσει στο εσωτερικό του, προσβάλει τον αναπαραγωγικό μηχανισμό του κυττάρου για να παράγει περισσότερα αντίγραφα του ίδιου του.
Νέοι μέθοδοι για την παραγωγή εμβολίων
Όλα τα εμβόλια λειτουργούν με την ίδια βασική αρχή. Παρουσιάζουν μέρος ή όλο τον παθογόνο παράγοντα στο ανθρώπινο ανοσοποιητικό σύστημα, συνήθως μετά από ένεση και σε χαμηλή δόση, για να προτρέψουν το σύστημα να παράξει αντισώματα. Τα αντισώματα είναι ένα είδος ανοσοποιητικής μνήμης το οποίο, αφού έχει προκληθεί μία φορά, μπορεί να κινητοποιηθεί ξανά γρήγορα αν το άτομο εκτίθεται στον ιό στη φυσική του μορφή. Τα αντισώματα χρησιμοποιούνται από το ανοσοποιητικό σύστημα για να αναγνωρίσει και να ακινητοποιήσει ξένα αντικείμενα όπως είναι τα βακτήρια και οι ιοί.
Παραδοσιακά, η ανοσοποίηση έχει επιτευχθεί με τη χρησιμοποίηση ζωντανών, εξασθενημένων μορφών του ιού, μέρους ή ολόκληρου του ιού που έχει αδρανοποιηθεί με θερμότητα ή χημικά. Αυτές οι μέθοδοι όμως έχουν μειονεκτήματα. Ορισμένα από τα προγράμματα εμβολίων Covid-19 χρησιμοποιούν τις δοκιμασμένες προσεγγίσεις, σε συνδυασμό με νεότερη τεχνολογία, που περιλαμβάνει την εξαγωγή γενετικού κώδικα από τις ακίδες πρωτεΐνης στην επιφάνεια του Sars-CoV-2. Άλλες προσεγγίσεις, ακόμα νεότερες, παρακάμπτουν την πρωτεΐνη και κατασκευάζουν εμβόλια από το αγγελιαφόρο RNA. Προσεγγίσεις αυτού του τύπου εφαρμόζουν η Moderna και η CureVac.
Σύμφωνα με όσα αναφέρει ο Guardian η χρηματοδότηση της Cepi στράφηκε προς αυτές τις νέες μεθόδους ενώ ανακοίνωσε τη διάθεση του ποσού των 4,4 εκατομμυρίων δολαρίων σε συνεργασία με την Novavax και το Πανεπιστήμιο της Οξφόρδης. Οι κλινικές δοκιμές, που προηγούνται της έγκρισης, συνήθως πραγματοποιούνται σε τρεις φάσεις. Η πρώτη, με δεκάδες υγιείς εθελοντές, εξετάζει το εμβόλιο ως προς την ασφάλεια, και καταγράφει ανεπιθύμητες ενέργειες. Η δεύτερη, που περιλαμβάνει αρκετές εκατοντάδες ανθρώπους, πραγματοποιείται συνήθως σε ένα μέρος του κόσμου που έχει πληγεί από τη νόσο και εξετάζει πόσο αποτελεσματικό είναι το εμβόλιο. Στην τρίτη φάση γίνεται το ίδιο αλλά σε χιλιάδες ανθρώπους.
Η βρετανική εφημερίδα υποστηρίζει ότι η έγκριση μπορεί να επιταχυνθεί μόνο εάν οι ρυθμιστικές Αρχές έχουν «ανάψει πράσινο φως» για παρόμοια προϊόντα πριν. Το ετήσιο εμβόλιο γρίπης, για παράδειγμα, είναι το προϊόν μιας συγκεκριμένης γραμμής παραγωγής στην οποία μόνο μία ή λίγες ενότητες της πρέπει να αναθεωρούνται κάθε χρόνο. Αντίθετα, στην περίπτωση του Sars-CoV-2, πολλές από τις τεχνολογίες που χρησιμοποιούνται για την παρασκευή εμβολίων είναι σχετικά μη δοκιμασμένες. Για παράδειγμα, δεν έχει εγκριθεί μέχρι σήμερα κανένα εμβόλιο από γενετικό υλικό, είτε RNA είτε DNA. Έτσι, τα υποψήφια εμβόλια για τον Covid-19 πρέπει να αντιμετωπίζονται ως ολοκαίνουργια.
«Ενώ υπάρχει μια ώθηση να κάνουμε τα πράγματα όσο πιο γρήγορα γίνεται, είναι πραγματικά σημαντικό να μην κάνουμε εκπτώσεις», αναφέρει ο Bruce Gellin, εκ μέρους του Sabin Vaccine Institute με έδρα την Ουάσινγκτον. Σύμφωνα με τον Guardian, αυτοί είναι ακριβώς οι λόγοι που χρειάζεται σχεδόν μία δεκαετία μέχρι την έγκριση ενός εμβολίου. «Όπως και οι περισσότεροι εμβολιολόγοι, δεν νομίζω ότι αυτό το εμβόλιο θα είναι έτοιμο πριν από 18 μήνες», δηλώνει η Annelies Wilder-Smith, καθηγήτρια στο London School of Hygiene and Tropical Medicine. Εν τω μεταξύ, ο Guardian καταδεικνύει ένα ακόμη δυνητικό πρόβλημα.
Προκλήσεις και μετά την έγκριση
Μόλις εγκριθεί το εμβόλιο, θα χρειαστούν τεράστιες ποσότητες γι αυτό, χωρίς να είναι σίγουρο ότι υπάρχει παραγωγική δυνατότητα αντίστοιχη της ζήτησης. Ωστόσο, μόλις εγκριθεί το εμβόλιο για τον κορωνοϊό, νέες προκλήσεις θα πρέπει να αντιμετωπιστούν. «Η λήψη ενός εμβολίου που αποδεδειγμένα είναι ασφαλές και αποτελεσματικό για τους ανθρώπους αποτελεί το ένα τρίτο των όσο χρειάζονται για ένα παγκόσμιο πρόγραμμα ανοσοποίησης», αναφέρει ο Jonathan Quick του Πανεπιστημίου Duke στη Βόρεια Καρολίνα σημειώνοντας ότι η βιολογία του ιού και η τεχνολογία των εμβολίων θα μπορούσαν να είναι οι περιοριστικοί παράγοντες, «αλλά η πολιτική και η οικονομία είναι πολύ πιο πιθανό να αποτελέσουν εμπόδιο στην ανοσοποίηση».
Όπως αναφέρει η βρετανική εφημερίδα το πρόβλημα είναι να διασφαλιστεί ότι το εμβόλιο θα φτάσει σε όλους εκείνους που το χρειάζονται. Επειδή οι πανδημίες τείνουν να πλήττουν σκληρότερα τις χώρες με τα πλέον ευάλωτα και υποχρηματοδοτημένα συστήματα υγείας, παρατηρείται μια ανισορροπία ανάμεσα στην ανάγκη και στην αγοραστική δύναμη. Κατά τη διάρκεια της πανδημίας γρίπης H1N1, το 2009, τα εμβόλια αγοράστηκαν από κράτη που είχαν τη δυνατότητα αφήνοντας εκτός αγοράς, βραχυπρόθεσμα, τα φτωχότερα.
Ο Guardian παρουσιάζει όμως και ένα διαφορετικό σενάριο κατά το οποίο η Ινδία, που κατέχει σημαντικό μερίδιο στην παραγωγή εμβολίων, αποφασίσει να εμβολιάσει τον δικό της πληθυσμό πριν προχωρήσει σε εξαγωγές. Από την πλευρά του ο ΠΟΥ, καλεί για μία δίκαιη στρατηγική παγκόσμιας διανομής και οργανώσεις όπως η Gavi, η συμμαχία εμβολίων, εισάγει καινοτόμους μηχανισμούς χρηματοδότησης για τις φτωχότερες χώρες. Ωστόσο, κάθε πανδημία είναι διαφορετική και καμία χώρα δεν δεσμεύεται από καμία διάταξη που προτείνει η ΠΟΥ.
Η πανδημία, λέει η Wilder-Smith, «πιθανότατα θα έχει κορυφωθεί και θα μειωθεί πριν γίνει διαθέσιμο ένα εμβόλιο». Το εμβόλιο θα μπορέσει ακόμα να σώσει πολλές ζωές, ειδικά αν ο ιός γίνει ενδημικός ή κυκλοφορεί για πάντα, όπως η γρίπη, και υπάρχουν ενδεχομένως εποχιακές, εστίες. Μέχρι τότε, να περιορίσουμε την ασθένεια όσο το δυνατόν περισσότερο, δεν έχουμε παρά να πλένουμε τα χέρια μας.
Με πληροφορίες από Guardian






























σχόλια